Metabolismo glucidico: come funziona

Il metabolismo glucidico è l’insieme di reazioni biochimiche che permettono di estrarre e utilizzare l’energia proveniente dai carboidrati che assumiamo con la dieta.
Il metabolismo dei carboidrati consiste di due eventi principali:
- la digestione che avviene in bocca e nell’intestino tenue, ad opera delle amilasi;
- le reazioni cellulari che ossidano il glucosio oppure lo immagazzinano sotto forma di glicogeno.
Il glucosio è il combustibile principale di tutte le cellule del nostro corpo; per alcune cellule addirittura è l’unica fonte energetica.
Il metabolismo di questo zucchero è regolato da ormoni e alterazioni di questi meccanismi possono portare a patologie come il diabete.
Comprendiamo insieme questi singoli punti, dando per ciascuno una spiegazione più approfondita.
Cos’è e come funziona il metabolismo glucidico
I carboidrati sono macronutrienti con funzione prevalentemente energetica. La loro assunzione tramite la dieta risulta molto importante, a maggior ragione per i soggetti sportivi.
La digestione dei carboidrati inizia in bocca, ad opera dell’amilasi salivare che scinde i legami alfa 1-4 dell’amido formando maltosio, maltotriosio, oligosaccaridi lineari e destrine alfa-limite.
Questi prodotti arrivano allo stomaco, organo in cui non avviene alcuna digestione in quanto l’ambiente acido (pH < 2) non consente l’attività delle amilasi, che lavorano a pH 7 (neutro).
La digestione riprende nell’intestino tenue, dove intervengono vari enzimi presenti sull’orletto a spazzola:
- le oligosaccaridasi digeriscono i disaccaridi,
- le maltasi scindono il maltosio, il maltotriosio e gli oligosaccaridi lineari,
- le saccarasi scindono il saccarosio in glucosio e fruttosio,
- le isomaltasi rompono i legami alfa-1,6 delle destrine e dell’isomaltosio,
- la lattasi scinde il lattosio in glucosio e galattosio.
In questo modo i polimeri vengono degradati nei loro monomeri, che possono dunque essere assorbiti grazie ai trasportatori presenti sugli enterociti (SGLU1, GLUT2 e GLUT5).
Successivamente i monosaccaridi possono essere utilizzati in loco come fonte energetica (gli enterociti sono cellule a tutti gli effetti) oppure essere riversati, attraverso il trasportatore GLUT2, nella vena porta raggiungendo il fegato.
| Trasportatore | Cellule | Funzione |
|---|---|---|
| GLUT1 | Quasi tutte le cellule | Sostentamento energetico basale |
| GLUT2 | Epatociti, cellule β del pancreas, enterociti, nefroni | Assorbire il glucosio in eccesso nel flusso ematico. Permette al pancreas di rilasciare l’insulina |
| GLUT3 | Neuroni | Nutrimento costante neuroni |
| GLUT4 | Miociti, adipociti, cardiociti, epatociti | Rispondono all’azione dell’insulina |
| GLUT5 | Enterociti intestino tenue | Alta affinità per il fruttosio |
Nel fegato i monosaccaridi possono essere metabolizzati dagli epatociti, immagazzinati come glicogeno oppure riversati nella vena cava inferiore che li porta al cuore che a sua volta li spedisce a tutte le cellule dell’organismo.
Questo in estrema sintesi è il viaggio che intraprendono i carboidrati alimentari da quando li addentiamo fino a quando arrivano alle cellule.
Quali cellule utilizzano i carboidrati
Tutte le cellule del nostro organismo utilizzano il glucosio.
La via biochimica principale per l’ossidazione di questo zucchero è la glicolisi, processo inizialmente anaerobico che continua nei mitocondri, dove possono essere ossidati anche acidi grassi, amminoacidi e corpi chetonici, previa conversione in acetil-CoA.
Esistono, tuttavia, cellule sprovviste di mitocondri che possono usare solo il glucosio per il loro metabolismo. Queste cellule sono: alcune del SNC, globuli rossi, globuli bianchi, retina, midollare del surrene e del rene, testicoli, midollo osseo, cristallino.
Nota bene:
Il SNC, di norma, utilizza il glucosio ma può adattarsi ad utilizzare i corpi chetonici in particolari circostanze.
Entrambe queste sostanze riescono ad attraversare la barriera emato-encefalica. I grassi, invece, non riescono per cui non possono essere utilizzati da questo tessuto.
Tuttavia, alcune cellule del cervello non possiedono mitocondri, per cui sono obbligate ad usare solo il glucosio.
Come viene regolato il metabolismo glucidico
La regolazione del metabolismo glucidico è sotto controllo ormonale ed energetico. I principali ormoni implicati sono i seguenti:
- l’insulina agisce in condizioni di iperglicemia (dopo un pasto) e permette l’ingresso del glucosio elle cellule muscolari e adipose. Stimola la glicolisi e la glicogenosintesi e inibisce la gluconeogenesi e la glicogenolisi.
- il glucagone agisce in condizioni di ipoglicemia (lontano dal pasto), stimola la glicogenolisi epatica e la gluconeogenesi.
- L’adrenalina ha azione simile al glucagone ma agisce a livello muscolare stimolando la glicogenolisi.
- Il cortisolo stimola la gluconeogenesi e la glicogenosintesi epatica e riduce la captazione e l’utilizzo del glucosio.
Per farla breve, in condizioni di abbondanza energetica viene stimolata l’insulina che attiva le vie di immagazzinamento e la glicolisi; in condizioni di carenza energetica vengono stimolati gli ormoni contro insulari che promuovono il rilascio di glucosio per ricavarne energia.
Fasi del metabolismo glucidico
Il metabolismo glucidico a livello cellulare può essere suddiviso in tre fasi:
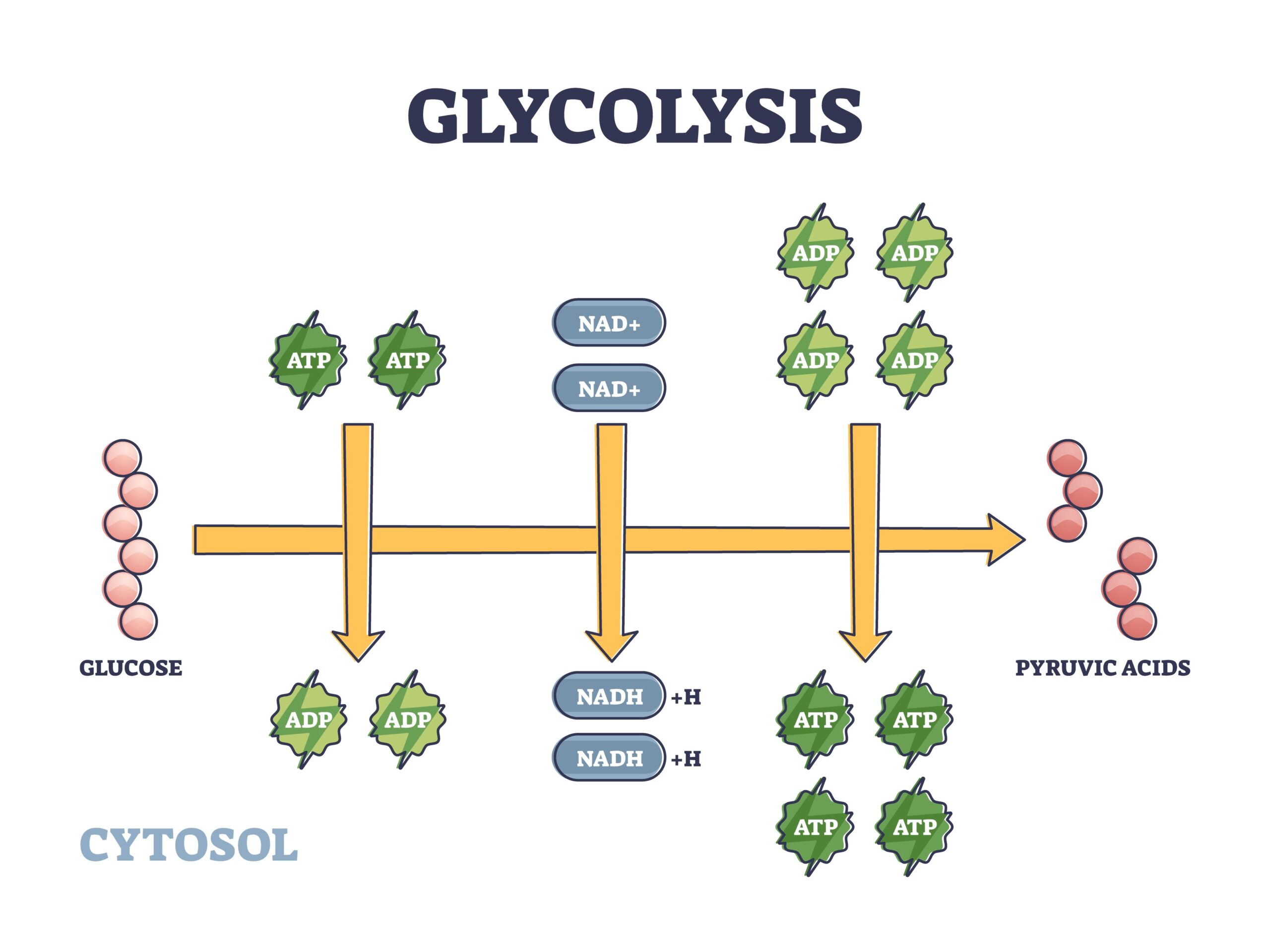
- glicolisi: il glucosio (6 atomi di carbonio) viene ossidato a piruvato (3 atomi di carbonio) con guadagno netto di 2 molecole di ATP e 2 di NADH. Avviene nel citosol;
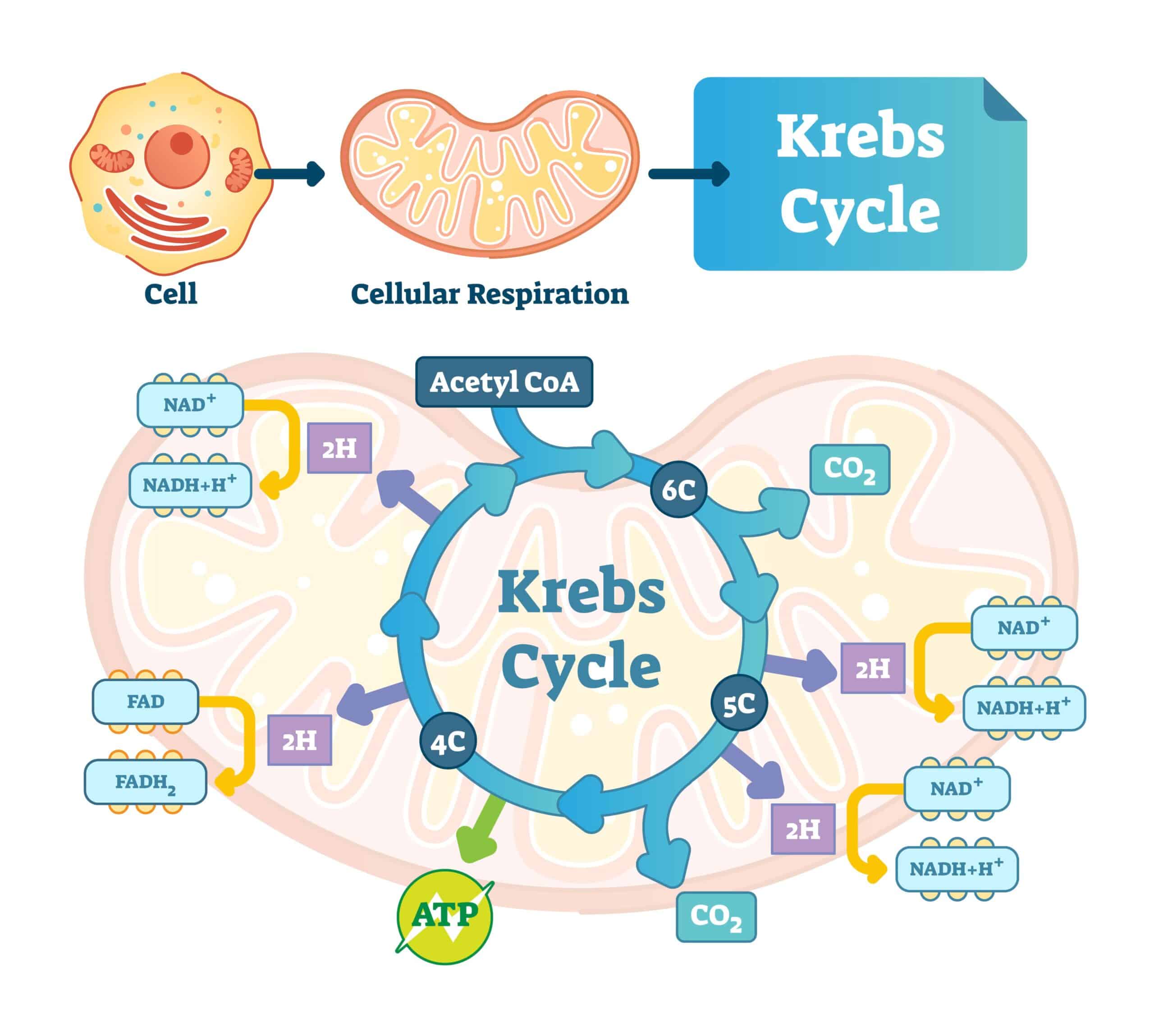
- Ciclo di Krebs: il piruvato entra nel mitocondrio e viene trasformato in acetil-CoA che a sua volta entra nel ciclo di Krebs, con produzione finale di una molecola di GTP, 3 CO2, 3 NADH e 1 FADH2.
- Fosforilazione ossidativa: gli equivalenti riducenti vengono ossidati nella catena di trasporto degli elettroni e l’energia elettrochimica immagazzinata viene sfruttata per generare 30-38 molecole di ATP.
Valori ed alterazioni del metabolismo glucidico

L’omeostasi del metabolismo glucidico consiste nella regolazione dei livelli di glucosio plasmatico (glicemia) che, in condizioni normali, devono essere compresi tra 60 e 100 mg/dl.
Alterazioni di questi valori sono dovuti a problematiche:
- centrali (fegato e/o pancreas non agiscono correttamente)
- periferiche (i tessuti rispondono bene all’insulina).
Distinguiamo due alterazioni della glicemia: iperglicemia e ipoglicemia.
L’iperglicemia consiste nell’aumento dei valori di glucosio plasmatico a digiuno:
- da 100 a 125 mg/dl si parla di alterata tolleranza al glucosio a digiuno;
- da 125 mg/dl in su si tratta di diabete mellito, una patologia che può avere gravi ripercussioni su altri tessuti o organi come nervi, occhi, vasi sanguigni, ossa.
L’iperglicemia è dovuta principalmente all’insulino resistenza: il glucosio si accumula nel sangue perché i tessuti non riescono a captarlo e perché il fegato continua a immetterlo in circolo. A ciò si aggiunge anche l’apporto di carboidrati assunti con la dieta.
Per ipoglicemia si intendono valori di glucosio minori di 60 mg/dl. È dovuta a un’incapacità del fegato di mantenere l’omeostasi glicemica e si presenta solamente nel diabete o in alcuni tumori.
I sintomi principali sono:
- ansietà,
- senso di fame,
- tremori,
- pallore,
- sudorazione,
- tachicardia,
- perdita concentrazione,
- brividi,
- sudorazione,
- perdita di coscienza.
Bibliografia
I principi di biochimica di Lehninger – Nelson e cox
Le basi molecolari della nutrizione – Airenti
Alimentazione, Nutrizione e Saute – Debellis e Poli
Anatomia Umana – Martini
Farmacologia – Rang & Dale
Manuale di endocrinologia – Lombardo e Lenzi
Project Diet 2 – Daniele Esposito
Project Nutrition – Andrea Biasci
Co-autore: Andrea Barone
Laureato magistrale in “Scienze dell’Alimentazione e Nutrizione Umana” (prossimo all’esame di stato per l’abilitazione all’esercizio della professione di biologo nutrizionista) e triennale in “Scienza della Nutrizione”.
Invictus Trainer che esercita da circa 4 anni l’attività di personal trainer, con l’obiettivo di migliorare la composizione corporea dei suoi clienti e correggere le loro abitudini alimentari. Aspira a crescere professionalmente nel settore sportivo agonistico in qualità di preparatore atletico e/o personal trainer curando parallelamente l’aspetto nutrizionale degli atleti.

















